פטלת
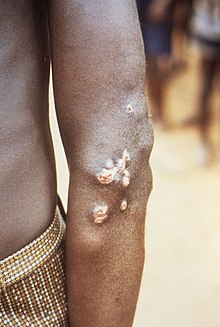 | |
| "גולות" (קשרירים) במרפק כתוצאה מהחיידק הגורם לפטלת | |
| תחום |
מחלות זיהומיות |
|---|---|
| תסמינים |
primary affect, כאבי מפרקים, לימפדנופתיה, חום, צלקת |
| טיפול |
|
| קישורים ומאגרי מידע | |
| MeSH | D015001 |
| סיווגים | |
| ICD-11 |
1C1D |
פַּטֶלֶת (ידועה גם בשמות הבאים: בובא (bouba), פוליפפילומה טרופיקום (polypapilloma tropicum)[1]) היא מחלה זיהומית טרופית הפוגעת בעור, בעצמות ובמפרקים, ונגרמת על ידי חיידק סלילוני (spirochete) בשם Treponema pallidum pertenue.
המחלה מתחילה בהתנפחות עגולה וגסה של העור בקוטר 2 עד 5 ס"מ. המרכז יכול להפתח וליצור כיב. הנגע ההתחלתי נרפא תוך שלושה עד שישה חודשים. לאחר שבועות עד שנים, עלולים להרגיש כאב במפרקים ובעצמות, בנוסף לכך, עלולים להרגיש חולשה ולפתח נגעים חדשים.[2] העור של כפות הידיים וכפות הרגליים עלול להיות עבה ומלא סדקים, והעצמות (במיוחד אלה של האף) עלולות להיות מעוותות. [1] לאחר חמש שנים או יותר עלולים להתפתח שטחים גדולים של עור מת עם הצטלקות.
המחלה נפוצה בעיקר ביישובים עניים באזורי יער חמים, לחים וטרופיים של אפריקה, אסיה, אמריקה הלטינית ובאוקיינוס השקט.
פטלת אינה מועברת באמצעות מגע מיני אלא מועברת באמצעות מגע ישיר (אדם לאדם), בין נוזל מנגע של אדם הלוקה במחלה לאדם בריא דרך חתך קטן בעור. רוב הנגעים יופיעו בגפיים. הנגע הראשוני של פטלת מתמלא בחיידקים. תקופת הדגירה היא 9–90 יום (21 ימים בממוצע).
כ -75% מאנשים שנפגעו הם ילדים מתחת לגיל 15 שנים (שכיחות שיא מתרחשת בילדים בגילים 6–10 שנים). זכרים ונקבות נפגעים באותה מידה.
צפיפות, היגיינה לקויה ותנאים חברתיים-כלכליים מקלים על התפשטות המחלה. ללא טיפול, זיהום עלול לגרום לעיוות ונכות כרוניים.
תסמינים
[עריכת קוד מקור | עריכה]תוך 90 יום (בדרך כלל תוך פחות מחודש) של זיהום ניתן לזהות את ה"גולה" (קשריר) המרכזית "פטלת האם" שאינה כואבת, אך גדלה ומתחילה להיות גבשושית במראה. בקרבתה יכולות להופיע גם "פטלת בנות". שלב ראשוני זה נעלם לגמרי תוך שישה חודשים. השלב השני יכול להתרחש חודשים ואפילו שנים אחרי, כאשר מדובר בנגעי עור אופייניים מפושטים בעלי מראה משתנה, כולל "פטלת הסרטן" על כפות הידיים וכפות הרגליים עם קילוף עור (desquamation). נגעים משניים אלה לעיתים קרובות הופכים לכיב, דבר שיכול להעלות את הסיכון לזיהומים, אבל גם הם נרפאים אחרי שישה חודשים או יותר. כ-10% מהחולים מפתחים מחלה שלישית תוך 5 עד 10 שנים (כאשר במהלכן עלולים להיווצר עוד נגעים שניוניים שמופיעים וחולפים), ואז תסמיני המחלה יכללו הרס נרחב של העצמות, המפרקים והרקמות הרכות, כולל לעצמות ולסחוס האף (rhinopharyngitis mutilans or gangosa).
גורמים
[עריכת קוד מקור | עריכה]המחלה מועברת על ידי מגע של עור בעור עם נגע מזוהם בחיידק, שיכול לחדור דרך חתכים, נשיכות או שריטות בעור. החיידק הגורם למחלה הוא סלילון ("spirochete" - חיידק בעל צורה סלילית), בשם Treponema pertenue. זהו תת-מין של Treponema pallidum, החיידק הגורם לעגבת (Syphilis). יש חוקרים הטוענים שהוא קרוב של Treponema pallidum carateum, החידק שגורם לבָּרֶדֶת (pinta).
T. pallidum pertenue זוהה בפרימטים לא אנושיים (בבונים, שימפנזים, וגורילות). מחקרים מראים שחיסון ניסיוני של בני אדם מחומר שבודד מקופים גורם למחלה דמוי-פטלת. עם זאת, אין ראיות קיימות בנוגע להעברת המחלה בין בני אדם ופרימטים.[3][4]
אבחון
[עריכת קוד מקור | עריכה]לרוב האבחנה נעשית על פי סימנים קליניים. מיקרוסקופיית שדה אפל של דגימות שנלקחו מנגעים מוקדמים (במיוחד נגעים כיביים) עשויה להראות את האורגניזם האחראי. בדיקות דם כגון VDRL ,(Rapid Plasma Reagin) RPR וTPHA יהיו חיוביות, אך אין בדיקות דם ספציפית שתבחין בין ארבע מחלות הטרפונמה (טרפונמטוזות - treponematoses): עגבת, פַּטֶלֶת, Bejel, ובָּרֶדֶת (pinta).[5]

טיפול
[עריכת קוד מקור | עריכה]הטיפול הוא בדרך כלל על ידי מתן פניצילין בזריקה תוך שרירית אחת, או על ידי מתן סדרת זריקות של פניצילין, או מתן טבליות של אריתרומיצין או טטרציקלין (tetracycline). מנה אוראלית יחידה של azithromycin (אנטיביוטיקה ממשפחת האריתרומיצין) נמצאה יעילה כמו זריקה תוך שרירית של פניצילין. נגעים בשלב ראשוני או משני עשויים להירפא לחלוטין,[6]אבל משהתרחשו השינויים ההרסניים של פטלת הם לרוב בלתי הפיכים.
אפידמיולוגיה
[עריכת קוד מקור | עריכה]כ-75% מהאנשים הלוקים במחלה הם ילדים מתחת לגיל 15 שנה, כשהשכיחות הגבוהה ביותר בילדים בגיל 6–10 שנים. לכן ילדים הם המקור העיקרי של העברת זיהום המחלה. מכיוון שהחיידק (T. pallidum pertenue) דורש טמפרטורה ולחות גבוהים לשגשוגו, פטלת נפוצה באזורים טרופיים לחים בדרום אמריקה, אפריקה, אסיה ואוקיאניה.
השכיחות העולמית של מחלה זו ושל שאר המחלות האנדמיות הנגרמות על ידי טרפונמות (טרפונמטוזות - treponematoses) - bejel ובָּרֶדֶת (pinta), הופחתה בעקבות התוכנית של מרכז הבקרה העולמי לטרפונמטוזות (The Global Controlof Treponematoses). כך שבין השנים 1952 ו-1964, ירד מספר המקרים מלמעלה מ-50–150 מיליון מקרים לכ-2.5 מיליון (הפחתה של 95 אחוזים). בעקבות הפסקת תוכנית זו, הבקרה והטיפול בפטלת הפכו לחלק חשוב של פעילות מערכות הבריאות של המדינות באזורי המחלה. עם זאת, מיגור לא מלא הוביל להתעוררות מחודשת של פטלת בשנות ה-70, כאשר מספר המקרים הגבוה ביותר נמצא באזור מערב אפריקה. בעקבות פיתוח טיפול ב-azithromycin הניתן דרך הפה, ארגון הבריאות העולמי שם לעצמו מטרה למגר את הפטלת עד שנת 2020.
מניעה
[עריכת קוד מקור | עריכה]פטלת היא מחלה קלה יחסית למיגור בגלל הסיבות הבאות: בני אדם הם כנראה המאגר היחיד של גורם המחלה, זריקה אחת של פניצילין רחב טווח או אנטיביוטיקה אחרת מקבוצת הבטא לקטאם (beta lactam antibiotic) מרפאה את המחלה, ואנטיביוטיקות אלה זמינות באופן רגיל. כמו כן המחלה מוגבלת לאזור מסוים, מה שגורם למעקב אחריה להיות קל יחסית.
פטלת היא בין המחלות שהוגדרו ברשימת 17 ה"מחלות הטרופיות המוזנחות" על ידי ארגון הבריאות העולמי[7].
באפריל 2012, ארגון הבריאות העולמי התחיל בקמפיין עולמי חדש למיגור הפטלת, שכבר הייתה ברשימת מיגור המחלות מאז שנת 2011. לפי מפת המיגור הרשמית, הכחדת המחלה צפויה עד שנת 2020. אישור למעמד של מיגור מחלה דורש היעדר מוחלט של המחלה לחמש שנים לפחות. בהודו זה קרה ב-19 בספטמבר 2011. בשנת 1996 היו 3571 מקרי פטלת בהודו; בשנת 1997 לאחר מאמץ מיגור ניכר מספר המקרים ירד ל-735 ובשנת 2003 מספר מקרים היה 46. המקרה הקליני האחרון בהודו דווח בשנת 2003. לפיכך, הודו היא מדינה שבה הוכחדה מחלת הפטלת באופן מלא ואף מקרה לא דווח לאחר שנת 2003.
במרץ 2013, ערך ארגון הבריאות העולמי כנס שבו השתתפו מומחים לפטלת בז'נבה כדי לדון באסטרטגיה של קמפיין מיגור חדש. הפגישה הייתה משמעותית, השתתפו בה נציגים של רוב המדינות שבהם פטלת נחשבת למחלה אנדמית ותיארו את המצב האפידמיולוגי של המחלה ברמה הלאומית. המחלה נמצאת היום באינדונזיה ובמזרח טימור בדרום-מזרח אסיה; פפואה גינאה החדשה, איי שלמה וונואטו באזור האוקיינוס השקט; בבנין, קמרון, ברפובליקה המרכז אפריקאית, קונגו, חוף השנהב, הרפובליקה הדמוקרטית של קונגו, גאנה וטוגו באפריקה. כפי שדווח בישיבה, במספר מדינות מיפוי המחלה עדיין בלתי סדיר ויצטרכו להשלים עניין זה לפני שניתן יהיה לאכוף מאמץ מיגור רציני.
ראו גם
[עריכת קוד מקור | עריכה]קישורים חיצוניים
[עריכת קוד מקור | עריכה]- אתר רשת הרפואה "medicinenet" בשפה האנגלית
- קישור לדף ארגון הבריאות העולמי על פטלת
- מידע על פטלת בעברית
- אתר (MedlinePlus) בשפה האנגלית.
- פטלת, באתר אנציקלופדיה בריטניקה (באנגלית)
 פטלת, דף שער בספרייה הלאומית
פטלת, דף שער בספרייה הלאומית
הערות שוליים
[עריכת קוד מקור | עריכה]- ^ Rapini RP; Bolognia JL; Jorizzo JL. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 1-4160-2999-0.
- ^ https://www.ncbi.nlm.nih.gov/pubmed/23415015
- ^ http://www.medicinenet.com/yaws/article.htm
- ^ http://www.who.int/mediacentre/factsheets/fs316/en/
- ^ http://www.medicinenet.com/yaws/page4.htm
- ^ ingle-dose azithromycin versus benzathine benzylpenicillin for treatment of yaws in children in Papua New Guinea: an open-label, non-inferiority, randomised trial.
- ^ Neglected tropical diseases, WHO | World Health Organization
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.
